- Details
- Oberarzt Dr. Alexander Krell
Photo by Andrea Piacquadio from Pexels
- Zusammenfassung & Kurzüberblick zur Endometriose
- Wo kann Endometriose überall auftreten?
- Endometriose erkennen - Symptome & Beschwerden
- Kinderwunsch bei Endometriose?
- Mögliche Therapien zur Verbesserung der Schwangerschaftschancen
- Wie entsteht Endometriose?
- Wir wird Endometriose diagnostiziert?
- Behandlungsmöglichkieten & Therapie
- Chirurgiesche/operative Behandlung der Endometriose
- Feedback von Endometriose-Patientinnen zu Dr.Krell
Endometriose - Zusammenfassung & Kurzüberblick
Aus dem Altgriechischen übersetzt bedeutet „Endometrium“ Gebärmutterschleimhaut.
Diese sollte eigentlich nur in der Gebärmutterhöhle (Cavum uteri) vorkommen. Nun ist es bei Endometriose so, dass sich Gebärmutterschleimhaut-artige Zellen auch außerhalb der Gebärmutterhöhle befinden. Dies führt oft zu typischen Symptomen, die vor allem rund um die Regelblutung auftreten,seltener auch zu chronischen Beschwerden,die dann meist während der Blutung noch verstärkt werden. Dabei ist das Hauptsymptom der Erkrankung der Unterbauchschmerz, aber auch noch einige andere Symptome sind charakteristisch (siehe Kapitel Symptome/Beschwerden bei Endometriose).
Die gute Nachricht ist, dass Endometriose in fast allen Fällen eine gutartige Erkrankung ist.
Weniger erfreulich ist, dass es sich um eine chronische Erkrankung handelt und die typischen Beschwerden manchmal immer wieder zurückkommen- vor allem bei der sogenannten oberflächlichen Endometriose (dazu kommen später noch mehr Informationen).
Wie oft tritt Endometriose auf?
Endometriose ist eine häufige Erkrankung!
Abbildung:
Links - gesunder Uterus ohne Endometriose / Rechts: Uterus mit Endometriose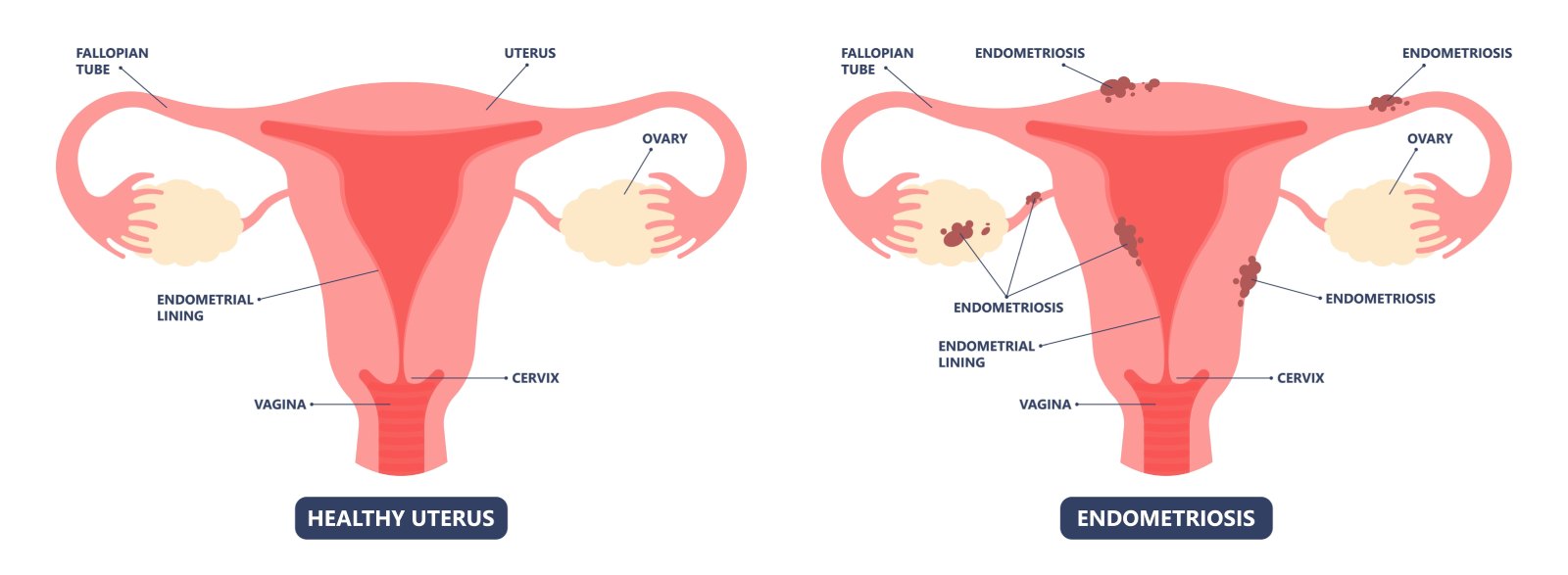
Wo kann Endometriose überall auftreten?
Je nach Ort der Ausbreitung und wie tief die Erkrankung ins betroffene Gewebe eindringt (Tiefe der Invasion) unterscheidet man:
1) Oberflächliche Endometriose
- Peritoneale Endometriose
Das Peritoneum ist das Bauchfell, dass die innere Auskleidung der Bauchhöhle darstellt und häufig von der Erkrankung betroffen ist. - Ovarielle Endometriose
Das Ovar ist der Eierstock, der auch recht häufig mitbetroffen ist, dabei zystisch vergrößert ist und oft auch „Schokoladezyste“ genannt wird, da der Inhalt der Zyste bräunlich ist und somit an Schokolade erinnert.
2) Tief infiltrierende Endometriose
So nennt man Endometrioseherde, die mehr als 5 mm in folgende Gewebearten einwachsen:
- Darm
hier ist fast immer das Ende des Darmes relativ kurz vorm Darmausgang betroffen- also das Sigma oder der Bereich des Rectum, selten der Blinddarm. - Scheide
- Harnblase
- Ligamentum sacrouterinum
Das ist ein Bindegewebszug, der die Gebärmutter in seiner Lage im Bauch stabilisiert und beidseits vom Gebärmutterhals zum Kreuzbein, welches in der Nähe des Steißbeins liegt, zieht. - Beckenwand
3) Endometriose im Bereich der Gebärmuttermuskulatur – auch ADENOMYOSE genannt
Da die Gebärmutterschleimhaut nur in der Gebärmutterhöhle vorkommen sollte, ist auch ein Einwachsen der Schleimhaut in die Muskulatur krankhaft und führt häufig zu typischen Beschwerden (siehe Kapitel Symptome).
4) Narben/Nabel Endometriose
Hierbei kommt es zum Auftreten von Endometriose in der Narbe nach Operationen (vor allem nach Kaiserschnitten)oder im Bereich des Nabels (dies ist auch ohne vorhergehende Operation möglich. Bei dieser Form der Endometriose kommt es typischerweise zu schmerzhaften Schwellungen, manchmal auch zu rötlichen oder bläulich-violetten Verfärbungen im Bereich der betroffenen Hautareale. Die Herde wachsen hier zumeist nicht nur oberflächlich sondern dringen auch in tiefere Schichten der Bauchwand vor.
5) Extraabdominell (z.B. in der Lunge)
Diese Form der Endometriose ist sehr selten. Dabei kann es während der Regelblutung zu einem Pneumothorax kommen wobei Luft in den Raum zwischen Lunge und Brustwand eintritt und sich die Lunge nicht mehr richtig entfalten kann.
Endometriose erkennen - Symptome und Beschwerden
Folgende Anzeichen, Beschwerden können auf eine Endometriose hindeuten:
 Das Hauptsymptom der Endometriose ist das zyklische Auftreten von Unterbauchschmerzen rund um die Regelblutung (= Dysmenorrhoe), dabei können die Schmerzen schon einige Tage vor der Blutung beginnen und bis einige Tage nach der Blutung anhalten. Häufiger sind allerdings Schmerzen, die mit Beginn der Regelblutung einsetzen. Deutlich seltener sind chronische Unterbauchschmerzen, die dann aber meist auch rund um die Blutung stärker werden.
Das Hauptsymptom der Endometriose ist das zyklische Auftreten von Unterbauchschmerzen rund um die Regelblutung (= Dysmenorrhoe), dabei können die Schmerzen schon einige Tage vor der Blutung beginnen und bis einige Tage nach der Blutung anhalten. Häufiger sind allerdings Schmerzen, die mit Beginn der Regelblutung einsetzen. Deutlich seltener sind chronische Unterbauchschmerzen, die dann aber meist auch rund um die Blutung stärker werden.- Oft kommt es auch zu einer deutlich verstärkten Regelblutung (= Hypermenorrhoe)
- Je nach Lokalisation der Endometriose sind auch regelunabhängige, meist aber stellungsabhängige Schmerzen beim Geschlechtsverkehr, beim tiefen Eindringen, möglich und auch nicht selten(= Dyspareunie)
- Seltener kommt es zu Schmerzen beim Stuhlgang während der Regelblutung (=Dyschezie), sehr selten sind blutige Stühle während der Menstruation.
- Weiters kann es noch zu Schmerzen beim Harnlassen rund um die Blutung kommen (= Dysurie). Gemeinsam mit dem ebenfalls möglichen Symptom des häufigen Harnlassens (Pollakissurie) kann dadurch ein immer wiederkehrender Harnwegsinfekt vorgetäuscht werden.
- Manche Frauen mit Endometriose werden schwerer schwanger (= Infertilität). Siehe nächstes Kapitel (Kinderwunsch bei Endometriose).
Kinderwunsch bei Endometriose?
Die meisten Frauen mit Endometriose (durchschnittlich 70 % aller Frauen mit Endometriose in den verschiedenen Endometriosestadien) werden gut schwanger. Allerdings kann unter den Frauen,die 1 Jahr lang nicht schwanger werden, in 30- 50 Prozent Endometriose festgestellt werden. Das gilt es also auch zu beachten.
Gründe für diese sogenannte Infertilität können sein:
- Verminderte Eizellqualität
- Schlechtere Funktion der Eileiter (Tuben)
Für den Eizell,- sowie Spermientransport sind in den beiden Eileitern feine Flimmerhaare zuständig. Bei Endometriose kann deren koordinierte Bewegung und somit der Weitertransport gestört werden. - Stärkere + unsymmetrische Kontraktion der Gebärmuttermuskulatur (Hyper- bzw.Dysperistaltik des Myometriums) kann auch zu einer niedrigeren Schwangerschaftsrate führen.
- Immunologische Veränderungen am Bauchfell. Dieses wird auch Peritoneum genannt.Es ist die innere Auskleidung der Bauchhöhle und überzieht auch einige Organe im Körper der Frau.
- Resistenz der Gebärmutterschleimhaut in der Gebärmutterhöhle gegenüber Progesteron mit einer dadurch bedingten schlechteren Einnistung des Embryos.
- Verminderte Eizellreserve nach wiederholten Operationen am Eierstock aufgrund von Endometriosezysten.
- Verwachsungen im Bereich von Eierstock (Ovar) und Eileitern (Tuben) wie sie typischerweise bei Endometriose vorkommen. Cave: Eileiterdurchgängigkeit sollte bei Endometriose nicht das einzige Kriterium sein, auf das geachtet wird, sondern die ausreichende Beweglichkeit der Eileiter ist ebenfalls sehr wichtig.
- Bei vorliegender Dyspareunie (Schmerzen beim Geschlechtsverkehr) sinkt die Wahrscheinlichkeit schwanger zu werden, wenn es während der fruchtbaren Zeit rund um den Eisprung eventuell zu weniger Geschlechtsverkehr kommt.
Die verschiedenen Stadien der Endometriose haben unterschiedliche Auswirkungen auf die Chancen, schwanger zu werden. Tendenziell ist es so, dass bei einem höheren Endometriosestadium die Chancen, spontan (ohne zusätzliche Hilfe) schwanger zu werden, sinken. Da aber auch die Befunde innerhalb eines Stadiums sehr variieren, ist eine definitive Aussage hierzu schwer zu treffen und deshalb ist auch die Studienlage hierzu recht wenig aussagekräftig.
Mögliche Therapien zur Verbesserung der Schwangerschaftschancen:
Medikamentöse Therapie:
Eine medikamentöse Therapie der Infertilität gibt es nicht, da Hormone – wie sie zur Schmerztherapie bei Endometriose angewendet werden – die Chance, schwanger zu werden, nicht erhöhen. Während der Einnahme können die Patientinnen aufgrund der verhütenden Eigenschaft der Präparate nicht schwanger werden und nach dem Absetzen des Medikaments ist der nachteilige Effekt der Endometriose auf die Fertilität nicht gebessert und der Zustand wie vor der Einnahme rasch wieder erreicht.
Sinnvoll ist allerdings eine hormonelle Therapie bei bestehender Endometriosezyste, da dies in einigen Fällen das Wachstum der Zyste einbremst. Da die Größe einer Endometriosezyste Einfluss auf das restliche, normale Eierstockgewebe hat, ist die Einnahme von Hormonen in diesem Fall mit der Patientin zu besprechen.
Jedenfalls sinnvoll ist eine hormonelle Rezidivprophylaxe nach Operationen bei oberflächlicher Endometriose am Bauchfell und am Eierstock, wenn im Anschluss an die Operation kein Kinderwunsch besteht. So kann das Risiko nach 2 Jahren erneut oberflächliche Endometriose zu haben von 35 % ohne Hormoneinnahme auf 5 % mit hormoneller Gabe im Langzyklus gesenkt werden. Langzyklus bedeutet, dass eine hormonelle Therapie ohne oder nur mit wenigen Pausen pro Jahr, eingenommen wird. Wenn die Hormone zyklisch, also mit einer 1- wöchigen Pause pro Monat, eingenommen werden, zeigt sich ein Risiko von 15%, nach 2 Jahren wieder Endometriose am Bauchfell oder am Eierstock zu haben.
Eine weitere, zumindest in manchen Fällen von Endometriose sinnvolle medikamentöse Maßnahme ist eine hormonelle Therapie vor einer geplanten künstlichen Befruchtung – auch IVF oder in- vitro- Fertilisation genannt.
Hierbei sollte eine Pille ohne Pause oder ein Medikament der Gruppe der Gn-RH- Analoga für 3 Monate gegeben werden und gleich im Anschluss mit der IVF gestartet werden.
Damit lässt sich in manchen Fällen eine höhere Schwangerschaftsrate bei der IVF erzielen.
Ein anderer Aspekt der medikamentösen Therapie ist die Schmerzmedikation.
Diese sollte bei Schmerzen rund um die Regelblutung in ausreichender Dosierung und gegebenenfalls in Kombination eingenommen werden, damit die Zeit bis zum Eintreten der Schwangerschaft erträglicher ist.
Abgesehen vom Kinderwunsch hat die medikamentöse Therapie zur Linderung der Beschwerden bei Endometriose einen großen Stellenwert- dieses Thema wird dann später im Rahmen der therapeutischen Optionen bei Endometriose behandelt.
Chirurgische Therapie:
Im Gegensatz zur medikamentösen Behandlung hat die chirurgische Therapie zur Verbesserung der Chancen auf eine Schwangerschaft einen hohen Stellenwert.
Bei vielen Frauen tritt eine Schwangerschaft nach spätestens einem Jahr ein.
Vor allem nach Ausschluss anderer Ursachen der Fertilität wie ein auffälliges Spermiogramm oder einem Hormonstatus mit Werten außerhalb der Norm, sollte an Endometriose gedacht werden, umso mehr wenn auch endometriosetypische Beschwerden vorliegen.
Es sollte keine Endometrioseoperation bei Kinderwunsch durchgeführt werden bevor man nicht diese Basisinformationen eingeholt hat.
Mit dieser Abklärung ist bei Verdacht auf Endometriose rasch zu beginnen, da der größte Vorteil einer chirurgischen Therapie darin liegt, die Chancen auf eine natürliche Empfängnis zu erhöhen. Sonst vergeht insgesamt hierbei zu viel Zeit, was unter anderem zu Frustration und/ oder Beziehungsproblemen führen kann.
Mit der Operation bei Endometriose werden, je nach Erkrankungsstadium, unterschiedliche Ziele verfolgt:
Bei einer milden Endometriose möchte man alle Herde entfernen, das sollte auch immer möglich sein.
Bei einer schweren Endometriose mit meist ausgedehnten Verwachsungen liegt das Ziel auch darin, zusätzlich die normale Anatomie des Beckens wiederherzustellen und möglichst erneute Verwachsungen zu verhindern. Dies erreicht man vor allem mit einer sauberen Operation in den anatomisch vorgegebenen Schichten. Ein erfahrener Endometriosespezialist ist hierzu nötig. Mit einem Pulver oder Gel, das am Ende der Operation auf die Wundfläche im Bauch aufgetragen wird, kann zusätzlich versucht werden, die Verklebungen nach einer Operation zu reduzieren. Auch eine leichte Fixierung der Eierstöcke am Bauchfell ist möglich um den Eierstock/Eileiterbereich aus dem Wundgebiet fern zu halten und Verwachsungen in diesem Bereich zu verhindern (= Ovariopexie). Damit ist die Beweglichkeit der Eileiter weiterhin gut möglich und die Chancen auf eine Schwangerschaft deutlich höher.
Bei jeder Endometrioseoperation aufgrund von Kinderwunsch kann neben einer Beurteilung der Durchgängigkeit der Eileiter (= Chromopertubation) auch die Beweglichkeit der Eileiter eingesehen werden und diese, falls nötig,operativ verbessert werden.
Außerdem ist bei einer Kinderwunschoperation die Beurteilung der Gebärmutterschleimhaut in der Gebärmutterhöhle mit einer dünnen Kamera sinnvoll. Falls hier Hindernisse wie Polypen oder Myome zu sehen sind, können diese auch gleich entfernt werden.
Unklar ist die Grenze, ab welcher Größe Endometriosezysten am Eierstock operiert werden sollen, um die Chancen einer Schwangerschaft zu erhöhen. Derzeit halte ich eine Grenze von 6 Zentimetern im Durchmesser für sinnvoll. Ab diesem Wert scheinen die Eizellen des normalen Eierstockgewebes durch den Druck der Zyste Schaden zu nehmen und eine Operation ist unabhängig vom Kinderwunsch sinnvoll. Bei der Operation der Zyste muss aber auf das restliche Eierstockgewebe besonders Acht gegeben werden um die verbleibenden Eizellen möglichst zu schonen.
Nach einer Endometrioseoperation aufgrund eines Kinderwunsches kann 6 Monate, längstens jedoch 12 Monate versucht werden, auf natürliche Weise schwanger zu werden. Der Zeitrahmen ist vom Befund der Operation( siehe unten endometriosisfertilityindex), vom Alter der Patientin und von der Geduld des Paares abhängig.Falls dies zu keinem Erfolg führt, sollte eine künstliche Befruchtung empfohlen werden.
Im Gegensatz zur erhöhten Schwangerschaftschance beim Versuch einer Spontanschwangerschaft nach einer Operation ist die Studienlage einer Operation vor einer geplanten künstlichen Befruchtung weniger klar.
Hier scheint die operative Behandlung in vielen Fällen nicht unbedingt erforderlich zu sein.
Vor allem bei Patientinnen mit beidseitigen Endometriosezysten der Eierstöcke oder wenn die Patientin bereits am Eierstock operiert wurde, sowie bei verminderter ovarielle Reserve (= die Anzahl der noch funktionstüchtigen Eizellen), sollte die Operation nur zurückhaltend durchgeführt werden. Falls man sich doch zu einer Operation entschließt, sollte ein sehr erfahrener Operateur gewählt werden um möglichst viel normales Eierstockgewebe zu schonen. In seltenen Fällen sollte einer Koagulation der Zystenwand ohne Ausschälung der Zystenhaut der Vorzug gegeben werden- hierbei werden weniger Eizellen verletzt, jedoch ist die Wahrscheinlichkeit des Auftretens einer erneuten Endometriosezyste innerhalb kurzer Zeit deutlich höher. Daher ist das Standardprozedere einer Endometriosezystenoperation deren sorgfältige Ausschälung.
Bei erweiterten und damit verschlossenen Eileitern (= Hydro/Sactosalpinx) sollte jedoch jedenfalls auch vor einer geplanten künstlichen Befruchtung operiert werden, da hierbei die Chance auf eine Einnistung der befruchteten Eizelle in der Gebärmutterschleimhaut stark vermindert ist.
Auch große Endometriosezysten am Eierstock mit einem Durchmesser über 6 Zentimeter sollten nicht nur vor dem Versuch einer spontanen Schwangerschaft operiert werden, sondern auch einer operativen Therapie vor einer IVF zugeführt werden. Hierbei sollte aber individuell entschieden werden und auch die ovarielle Reserve ( Alter der Patientin, Voroperationen am Eierstock etc.) beachtet werden.
Die ovarielle Reserve lässt sich am besten mit Hilfe eines Hormonbefundes (AMH, FSH) und eines Ultraschalles mit Beurteilung der Größe des Eierstockes und der Anzahl der Follikel abschätzen.
Einen Versuch, die Patientin nach einer Operation bestmöglich bezüglich des optimalen weiteren Vorgehens zu beraten, stellt der sogenannte „endometriosisfertilityindex – EFI“ dar.
Hier wird einerseits der Zustand des Eileiters, das Ende des Eileiters (= Fimbrien) und des Eierstocks während der Operation sowie das Stadium der Erkrankung – das heißt chirurgische Faktoren – berücksichtigt.
Andererseits wird das Alter der Patientin, die Dauer der ungewollten Kinderlosigkeit sowie die Tatsache, ob die Frau schon einmal schwanger war – das heißt anamnestische Faktoren – berücksichtigt.
Für all diese Faktoren werden Punkte vergeben. Je nach Anzahl der Punkte wird ein abwartendes Verhalten empfohlen, da die Chance einer Spontanschwangerschaft hoch ist oder eine künstliche Befruchtung empfohlen, da die Chancen niedrig sind ohne IVF schwanger zu werden.
Dieser Leitfaden ist insgesamt aber recht kompliziert und wird in Österreich selten verwendet.

Ich bin für sie da!
Da Endometriose mein Spezialgebiet ist, betreue ich sie sehr gerne im Rahmen einer Endometrioseoperation persönlich.
Dies reicht von der Besprechung der geplanten Operation, der Festlegung des Operationstermins, der Durchführung der Operation nach den aktuell geltenden neuesten Standards bis hin zur Nachbetreuung im Spital und der erneuten Beratung in der Ordination.
Vereinbaren sie gleich einen Termin in meiner Ordination in 1230 Wien:
Künstliche Befruchtung, auch IVF ( in – vitro- Fertilisation) genannt
Viele Aspekte, die eine künstliche Befruchtung betreffen, habe ich schon bei den ersten beiden Punkten beleuchtet.
Ich selbst führe keine künstlichen Befruchtungen durch, sondern verweise dabei auf einen Kollegen meines Vertrauens.
Wichtig ist an diese erfolgsversprechende Methode zur Behandlung der Infertilität zu denken und sie demnach zum richtigen Zeitpunkt einzusetzen.
Falls die ersten IVF – Versuche nicht zu einer Schwangerschaft führen, kann mit Hilfe einer Operation die Chance auf eine nachfolgend erfolgreiche künstliche Befruchtung erhöht werden.
Die hormonelle Stimulation ist bei Weitem nicht so belastend für die Frauen wie noch vor einigen Jahren.
Gerne erkläre ich ihnen in der Ordination das Vorgehen im Rahmen dieser Kinderwunschtherapie und überweise sie zu einem Spezialisten im Bereich der IVF.
Endometriose in der Schwangerschaft
Ich möchte auch noch ein paar Anmerkungen zur Situation machen, wenn Frauen mit Endometriose dann schwanger sind.
Ohne die Frauen verschrecken zu wollen, gibt es doch Hinweise darauf, dass sich eine Endometriose möglicherweise negativ auf den Schwangerschaftsverlauf auswirken kann. Das Risiko einer Fehlgeburt ist um 75 % höher als bei Frauen ohne Endometriose. Auch das Risiko einer Eileiterschwangerschaft ist bei Frauen mit Endometriose höher als bei Frauen ohne Endometriose- nämlich etwa dreimal so hoch. Hier spielen wahrscheinlich die ausgeprägten Verwachsungen eine Rolle, die bei Endometriose häufig auftreten. Ebenso etwa dreimal so oft kommt es vor, dass der Mutterkuchen (= Plazenta) sehr tief im Bereich der Gebärmutter vor dem Muttermund anhaftet (= Plazenta prävia). Eine vorzeitige Ablösung der Plazenta während der Schwangerschaft kann aber nicht häufiger gefunden werden. Eine etwas höhere Wahrscheinlichkeit einer Frühgeburt bei Frauen mit Endometriose wurde in den vorliegenden Studien wiederum gezeigt. Das betrifft allerdings überwiegend Frühgeburten zwischen der 32.- 37.Schwangerschaftswoche .Sehr kleine Frühgeburten oder Todgeburten sind bei Endometriose nicht häufiger anzutreffen. Obwohl bei Endometriose nicht zwingend eine Risikoschwangerschaft besteht, sollte eine engmaschigere Kontrolle der Schwangerschaft, vor allem bei ausgedehnten Endometriosebefunden oder nach großen Endometrioseoperationen, in Betracht gezogen werden.
Ein Thema, das nicht abschließend geklärt ist, betrifft den optimalen Geburtsmodus bei Endometriose.
Bei leichteren Formen der Endometriose spricht sicher nichts gegen eine natürliche Geburt. Bei tief- infiltrierender Endometriose im Bereich des Darmes oder der Scheide ist ein optimales Vorgehen nicht eindeutig zu benennen- sowohl bei bestehender Darm,- und/oder Scheidenendometriose, wie auch nach einer ausgedehnten Operation in einem dieser Bereiche- ist es nicht klar, ob eine natürliche Geburt oder ein Kaiserschnitt der bessere Geburtsmodus ist.
Abschließend ist es mir wichtig zum Thema Kinderwunsch und Schwangerschaft bei Endometriose festzuhalten, dass die meisten Frauen mit Endometriose wunderbar schwanger werden und zumeist eine unkomplizierte Schwangerschaft und Geburt haben. Gerne berate ich sie in der Ordination zu allen Themen des Bereiches Kinderwunsch und Schwangerschaft bei/ mit Endometriose.
Wie entsteht Endometriose?
Wodurch Endometriose entsteht ist noch nicht abschließend geklärt.
Als Risikofaktor für das Auftreten von Endometriose ist eine positive Familienanamnese bekannt – das heißt wenn die Mutter betroffen ist, gibt es ein erhöhtes Risiko für die Tochter an Endometriose zu erkranken – Endometriose wird allerdings nicht vererbt.
Es gibt mehrere Theorien zur Entstehung der Endometriose:
- TRANSPLANTATIONSTHEORIE
Bei der Regelblutung bluten viele Frauen nicht nur vaginal, sondern es kommt auch zu einer Verschleppung von Gebärmutterschleimhautzellen über die Eileiter in die Bauchhöhle.Da dies bei vielen Frauen (ca.90% aller Frauen) der Fall ist und nur wenige davon Endometriose haben, sind noch andere Faktoren nötig, um eine Ansiedelung der Zellen im Gewebe zu ermöglichen.In der Flüssigkeit im Bauch von Frauen mit Endometriose findet sich oft eine andere Zusammensetzung von Entzündungszellen, gefäßneubildenden Zellen, immunologischen Faktoren sowie eine andere Hormonkonzentration als bei gesunden Frauen.Die genaue Rolle dieser verschiedenen Faktoren ist noch nicht bekannt.Sicher ist aber, dass das Wachstum der Endometrioseherde durch ein komplexes Zusammenspiel dieser verschiedenen Faktoren bestimmt wird. - METAPLASIETHEORIE
Diese Theorie geht davon aus, dass es am Bauchfell und am Eierstock Zellen gibt, die sich noch in verschiedenste Gewebearten umwandeln können, daher auch in gebärmutterschleimhaut-artige Zellen. Es bedarf wahrscheinlich einer Stimulation von außen, zum Beispiel in Form von Östrogenen, um diese Umwandlung auszulösen. Am Eierstock wachsen die Zellen zunächst außen, um sich dann in den Eierstock einzustülpen und darin weiter zu wachsen. - ARCHIMETRA-KONZEPT
Bei dieser Theorie geht die Erkrankung primär von der Gebärmutter aus. Als Archimetra bezeichnet man die verschiedenen Schichten der Gebärmutterschleimhaut und die innerste Schicht der Gebärmuttermuskulatur.Bei Endometriose kommt es zu einer Störung der Funktionen dieses Gebärmutteranteils.Dies führt zu einem vermehrten Vorkommen von Zellen der tiefen Schleimhautschichten im Blut während der Regel und zu einer muskulären Überaktivität der Gebärmutter während der Regel. Durch diese verstärkte Gebärmuttermuskelaktivität wird einerseits eine Blutung in den Bauch der Frau verstärkt und anderseits werden die darin enthaltenen Zellen der tiefen Schleimhautschicht (die eigentlich im Menstruationsblut nichts verloren haben) in das Bauchfell eingespült und dadurch Endometriose verursacht.
Wir wird Endometriose diagnostiziert?

Gute Kenntnisse und viel Erfahrung im Bereich der Diagnostik sind ganz wesentlich um die Patientin möglichst gut beraten zu können und eine individuelle Therapie zu planen.
Leider beträgt die durchschnittliche Dauer vom Auftreten der Symptome bis zur Diagnostik in Österreich immer noch über 9 Jahre.
Da die Erkrankung im Vergleich zu ihren Auswirkungen im Bewusstsein der Gesellschaft immer noch deutlich unterrepräsentiert ist, wäre eine frühere Zuweisung zu Spezialisten bei entsprechenden Symptomen sehr wichtig, um diese lange Leidenszeit der Betroffenen zu verkürzen.
1) Anamnese
mit das Wichtigste Mittel zur Beurteilung ob eine Endometriose vorliegt, ist die Anamnese – diesem Teil der Diagnostik wird leider oft zu wenig Aufmerksamkeit gewidmet.
Dabei wird abgefragt, ob die typischen Symptome der Endometriose – starke Regelblutung, Schmerzen rund um die Blutung, Schmerzen beim Geschlechtsverkehr und Schmerzen beim Stuhlgang oder Harnlassen rund um die Menstruation vorliegen.
Falls ein oder mehrere Symptome vorliegen wird die Patientin gebeten den Grad der Beschwerden in Form einer Skala von 1-10 anzugeben( Visuelle Analogskala- VAS) , wobei jedes Symptom einzeln bewertet wird ( 1 heißt kaum Beschwerden und 10 bedeutet sehr starke Beschwerden bezüglich des abgefragten Symptoms).
Daraus kann der erfahrene Endometriosediagnostiker schon einiges ableiten.
Beschwerden rund um die Blutung, die einer Frau „nicht normal“ vorkommen, sind es meistens auch nicht, deuten auf Endometriose hin und bedürfen einer Abklärung beim Spezialisten.
2) Spiegeleinstellung der Scheide mit geteilten Blättern
dies dient vor allem der Sicht auf das hintere Scheidengewölbe, ob hier Scheidenendometriose vorliegt und diese in die Scheide einwächst- dann kann man meist bläulich- violette Knoten in diesem Bereich erkennen.
3) Tastuntersuchung der Scheide (Palpation)
diese Untersuchung ist deshalb so wichtig, weil nicht alle Endometrioseherde am Ultraschall darstellbar sind, sondern manche nur ertastet werden können- vor allem wenn sie recht klein sind.
Endometriose im Bereich der Scheide, der Haltebänder der Gebärmutter (z.B.Lig.sacrouterinae), der Beckenwand, der Eierstöcke,der Blase und des Darms können hiermit gefunden werden. Schmerzen bei Berührung der Gebärmutter können ein Hinweis auf Endometriose in der Wand der Gebärmutter sein.
Besondere Bedeutung kommt dem genauen Abtasten des Bauchfells im Unterbauch der Frau zu.Denn bei dieser Form der Endometriose (peritoneale Endometriose)sind die Herde zumeist so klein, dass eine Darstellung im Ultraschall nicht möglich ist und somit die Tastuntersuchung der Scheide das wichtigste Diagnosemittel darstellt. Dabei kann manchmal nur ein Schmerzpunkt lokalisiert werden und manchmal sind ein kleines Knötchen und Schmerzen in diesem Bereich ein starker Hinweis auf peritoneale Endometriose.
4) Ultraschall durch die Scheide (Vaginalsonographie)
der sogenannte vaginale Ultraschall ist essentiell für die Erkennung der Erkrankung.
Der Scheidenultraschall ist eine dynamische Untersuchung, bei der auch die Verschieblichkeit der einzelnen Organe gegeneinander getestet werden kann.
Da es bei Endometriose oft zu Verwachsungen/Verklebungen der Strukturen kommt, ist diese Tatsache ein großer Vorteil gegenüber statischen Untersuchungen wie z.B. dem MRT des Unterbauches.
Wie überall in der Medizin ist die Qualität der Untersuchung stark von der Erfahrung des Untersuchers abhängig. Hierbei sollte man sich unbedingt an einen Spezialisten wenden, da z.B. die sonographische Untersuchung des Darms oder der Harnblase nicht zu den Kernaufgaben eines Frauenarztes gehört und es daher in der Ausbildung oft nicht gelehrt wird.
Weiters ist auch die Erkennung der Adenomyose(Endometriose in der Muskulatur der Gebärmutter) schwierig und man muss gut mit den Diagnosekriterien(MUSA-Kriterien) vertraut sein.
Natürlich ist eine gute Kenntnis der Ausbreitung der Endometriose auch vor Operationen sehr wichtig (dafür ist der Ultraschall das geeignetste Untersuchungsmittel), um die Patientin gut aufklären zu können und bei entsprechender Ausbreitung der Erkrankung eine gemeinsame Operation mit einem Chirurgen und/oder einem Urologen planen zu können.
Abbildung:
Vaginalsonographie - Ultraschalluntersuchung durch die Scheide
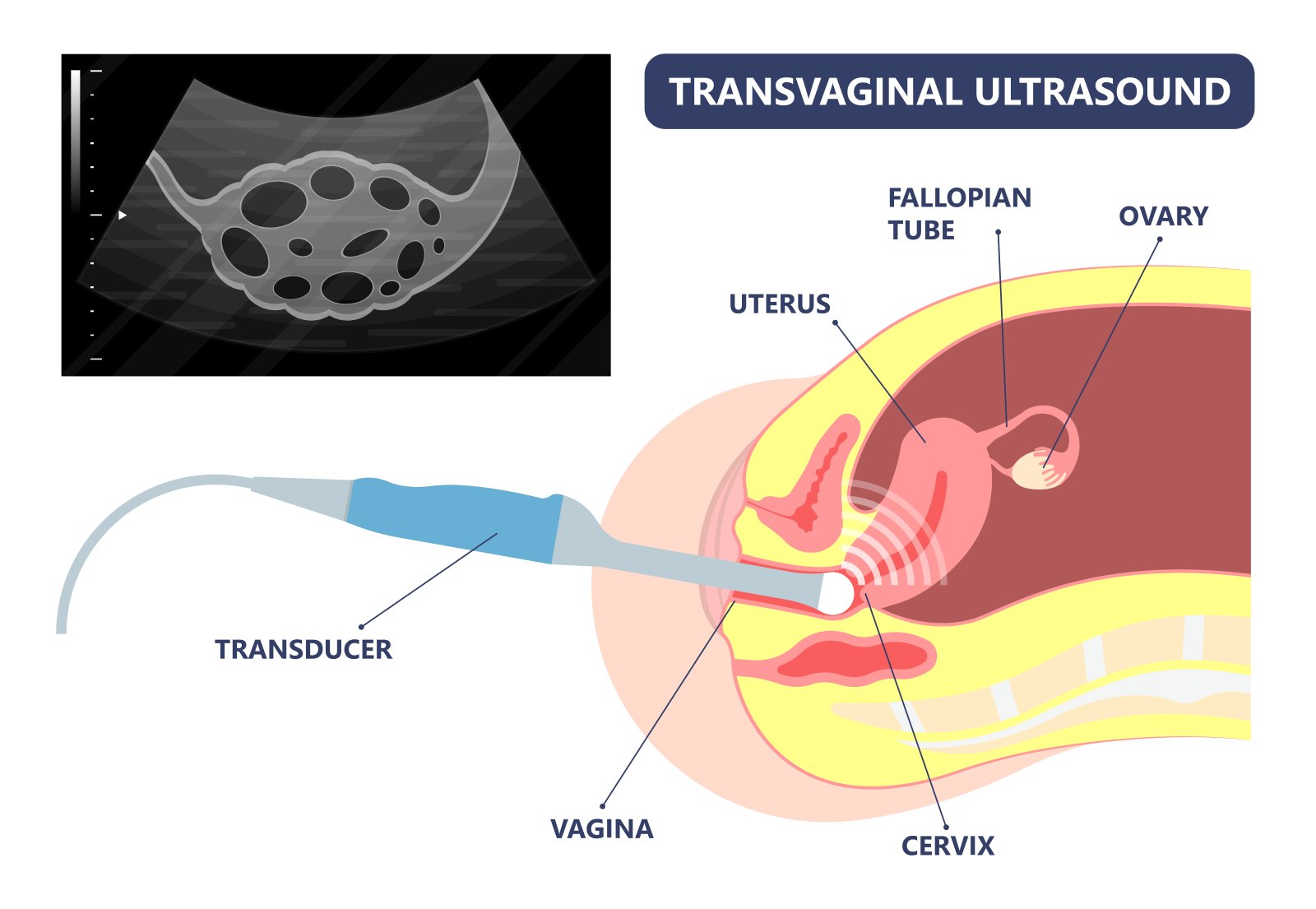
Strukturiertes Vorgehen beim Scheidenultraschall ist essentiell.
Die Behauptung, dass Endometriose nur durch eine Bauchspiegelung ( Laparoskopie) erkannt werden kann, ist in vielen Fällen falsch.
Endometriose im Darm:
So ist etwa die Endometriose,die in den Darm einwächst, bei entsprechender Spezialisierung des Untersuchenden in mehr als 90 Prozent der Fälle im Ultraschall darstellbar.
Bei der Darmendometriose kann man am Ultraschall eine Verdickung der Muskulatur des Darms erkennen. Daher wird die Muskulatur vom Anus ausgehend so hoch wie möglich im Darm akribisch verfolgt, um Darmendometriose zu erkennen. Nur sehr selten wächst die Endometriose von der Muskulatur ausgehend in die Schleimhaut des Darms (Mucosa) ein – daher schließt auch eine unauffällige Darmspiegelung (Koloskopie) das Vorliegen einer Darmendometriose nicht aus! Eine Darmspiegelung ist meiner Meinung nach nur in den seltenen Fällen einer rektalen Blutung während der Regel notwendig, um den sehr seltenen Fall von Darmkrebs bei jungen Frauen auszuschließen.
Eine einfachere Methode, um einen Hinweis auf Darmendometriose zu bekommen, ist das sogenannte „Sliding-sign“.
Dabei macht man sich die Möglichkeit der dynamischen Untersuchung des Ultraschalls zu Nutze und drückt mit der Ultraschallsonde die Gebärmutter in den Bauch und versucht mit der freien Hand außen am Bauch der Patientin den Darm gegen die Gebärmutter zu verschieben. Da in ca.85 Prozent der Fälle von Darmendometriose der Darmendometrioseherd an der Hinterwand der Gebärmutter festgewachsen ist, kann man einen ersten Hinweis auf das Vorliegen der Erkrankung in diesem Bereich erhalten, wenn der Darm nicht gegen die Gebärmutter verschiebbar ist (negatives Sliding-sign).
Die Patientin sollte dann einem Spezialisten vorgestellt werden, der die Situation durch die direkte Darstellung des Herdes besser beurteilen kann.
Vor allem bei der Planung einer Operation in diesem Bereich ist die Beurteilung der Höhe des Darmknotens essentiell für die Operationsaufklärung, da die Komplikationsrate umso höher ist je tiefer der Knoten in Richtung Anus sitzt.
Endometriose in der Blase:
Bei Endometriose, die in die Blase einwächst ist die Erkennungsrate mittels Ultraschall auch höher als 90 Prozent.
Wenn bei Blasenendometriose eine Operation geplant ist, empfehle ich jedenfalls die Vorstellung beim Urologen und die Durchführung einer Blasenspiegelung, um den Abstand der Herde von den Harnleiteröffnungen gesichert festzustellen.Das hat einen Einfluss auf das optimale Operationsverfahren.
Blasenendometriose, die in die Harnblase einwächst, ist recht selten.
Viel häufiger können auch Endometrioseherde am Bauchfell der Harnblase Symptome wie Schmerzen beim Wasserlassen oder häufigen Harndrang während der Menstruation verursachen.
Diese Form der Endometriose ist aufgrund der geringen Größe nur sehr selten am Ultraschall zu erkennen, hier kommt der vaginalen Tastuntersuchung eine essentielle Rolle zu.
Eierstock:
Endometriosezysten am Eierstock werden Endometriome genannt
Endometriome sind zumeist einfach zu erkennen, da sie am Ultraschallbild oft ein typisches Bild zeigen.
Dieses homogene Echo der Zysten wird als „Ground-glass-Phänomen“ bezeichnet.
Da Endometriosezysten altes Blut enthalten, das bräunlich gefärbt ist und daher eine Ähnlichkeit mit Schokolade aufweist, nennt man diese auch manchmal „Schokoladenzyste“.
Bei atypischen Endometriosezysten kommt es innerhalb der Zyste zur Ansammlung des Blutabbauproduktes Hämosiderin, der am Ultraschall dann dichter, also heller imponiert und daher für wenig erfahrene Ultraschaller das Bild einer bösartigen Zyste imitieren kann.Eine Bestimmung des Eierstocktumormarkers CA12.5 ist in solchen Fällen nicht hilfreich und auch nicht empfohlen, da dieser bei Endometriosezysten oft auch leicht erhöht ist. Diese beiden Tatsachen führen leider manchmal bei den betroffenen, meist sehr jungen Frauen zur unnötigen Empfehlung, den gesamten Eierstock entfernen zu lassen. Dabei ist diese Differentialdiagnose leicht mit einer Durchblutungsmessung des betroffenen Areals auszuschließen.
Weiters ist es wichtig zu wissen, dass bei beidseitigen Endometriosezysten, die sich im Bauch berühren – dieses Phänomen wird auch „kissingovaries“ genannt- in 30 Prozent auch eine Darmendometriose gefunden werden kann.
Aber nicht nur der Inhalt des Eierstocks kann mittels Ultraschall beurteilt werden, auch die Verschieblichkeit des Eierstocks gegenüber anderen Strukturen, etwa Gebärmutter oder Beckenwand, kann untersucht werden.
Da man die Eileiter physiologischerweise am Ultraschall nicht sieht, können Verwachsungen im Bereich des Eierstocks ein Hinweis auf eine eingeschränkte Beweglichkeit des Eileiters sein. In diesem Fall könnte die Fruchtbarkeit ( Fertilität ) eingeschränkt sein.
Gebärmutter: auch Adenomyose genannt:
Endometriose im Bereich der Gebärmuttermuskulatur ist manchmal schwierig zu erkennen und das Aussehen der Gebärmutter im Ultraschall ist auch zyklusabhängig. Der beste Zeitpunkt um Adenomyose zu erkennen ist meiner Meinung nach kurz vor der Regelblutung – die typischen Kriterien sind aber auch oft zu anderen Zykluszeitpunkten sichtbar.
Da das Erkennen der Endometriose in diesem Bereich manchmal schwierig ist, hat sich eine internationale Arbeitsgruppe damit beschäftigt Ultraschallmerkmale zu definieren und dadurch die Diagnosefindung objektiver und besser zu gestalten- dabei handelt es sich um die sogenannten 7 MUSA-Kriterien:
- Asymmetrische Wandverdickung
- Zysten in der Gebärmuttermuskulatur
- Echodichte(helle) Areale innerhalb der Gebärmuttermuskulatur
- Fächerförmige Schallschatten – auch „rain in the forest“ genannt
- Echodichte Streifen und Knospen
- Typisches Durchblutungsmuster
- Unregelmäßige und schlecht darstellbare Grenze zwischen Gebärmutterschleimhaut und Gebärmuttermuskulatur
Je mehr dieser Kriterien vorhanden sind, umso wahrscheinlicher liegt die Diagnose der Adenomyose vor.
Anamnestisch kann man bei Adenomyose häufig ein bräunliches Nachbluten, manchmal sogar schon nach dem zwischenzeitlichen Ende der Blutung, finden.
Peritoneum (Bauchfell):
Endometriose in diesem Bereich ist nur selten am Ultraschall sichtbar. Dabei bedarf es einer sorgfältigen Tastuntersuchung, um einen Verdacht zu erheben. Im Falle einer Laparoskopie (Bauchspiegelung) sind die oberflächlichen Herde dann gut darstellbar z.B. im Bereich der Blase, des Douglas´schen Raumes (Bereich zwischen Gebärmutter und Darm, der oft von Endometriose befallen ist), des Halteapparats der Gebärmutter, der Beckenwand und selten am Bauchfell des Mittel- oder Oberbauches bis hinauf zum Zwerchfell.
5) Nierenultraschall
Beim Verdacht auf das Vorliegen einer Endometriose, vor allem bei tief infiltrierender Endometriose, sollte ein Nierenultraschall durchgeführt werden.
Dieser dient dem Ausschluss eines Harnrückstaus in die Niere (Hydronephrose).
Das ist zwar sehr selten, kann aber zum Verlust der Nierenfunktion führen, da es meist zu keinerlei Schmerzen führt.
6) MRT
Magnetresonanzuntersuchungen sind manchmal bei der Diagnose der Adenomyose hilfreich. Manchmal macht ein MRT des Unterbauchs präoperativ bei sehr ausgedehnten Befunden Sinn, wenn z.B. auch der Verdacht einer Beteiligung von Nerven besteht.
7) Bauchspiegelung (Laparoskopie)
die Bauchspiegelung sollte möglichst nur in Ausnahmefällen einen diagnostischen Zweck erfüllen. Sie sollte vielmehr so gut wie immer einen therapeutischen Ansatz haben. Die Diagnose kann nach Entfernung der Herde mittels histologischer Beurteilung (Untersuchung des entfernten Gewebes unter dem Mikroskop durch den Pathologen) endgültig bestätigt werden.
Bei der Bauchspiegelung können fast alle Lokalisationen der Endometriose gesehen werden, wie z.B. Endometriose am Bauchfell, des Darms, der Blase, des Eierstocks, der Scheide sowie der Haltebänder der Gebärmutter.
Nur Endometriose im Bereich der Gebärmutter ist bei der Bauchspiegelung oft nicht zu erkennen, da hier die Endometriose in der Muskulatur der Gebärmutter liegt und diese nicht eingesehen werden kann. Ein indirektes Zeichen auf Adenomyose liegt vor, wenn die Gebärmutter sehr weich ist.
Wenn typische Beschwerden bestehen und bei der Bauchspiegelung keine Endometriose gesehen wird, kann also dennoch Adenomyose (Endometriose im Bereich der Gebärmuttermuskulatur) vorliegen.
Weiters wissen wir aufgrund elektronenmikroskopischer Untersuchungen, dass es Endometriose am Bauchfell gibt, die so klein ist, dass sie das menschliche Auge nicht erkennen kann.
Endometriose im Bereich von Narben und des Nabels muss ebenfalls anders abgeklärt werden. Die typische Anamnese (Schmerzen und Anschwellen des betroffenen Hautareals während der Regelblutung) führt zum Verdacht. Dieser wird dann mittels Ultraschall des verdächtigen Areals meist bestätigt.
Endometriose - Welche Behandlungen & Therapien gibt es?
Das Ziel jeglicher Therapie ist immer die Verbesserung der Lebensqualität.
Der Spruch „ treat the patient, not the lesions“ trifft es meiner Meinung nach sehr gut, denn eine auffallende Tatsache dieser Erkrankung ist, dass es sowohl Frauen gibt die nur wenige Endometrioseherde haben und massive endometriosetypische Beschwerden aufweisen, wie auch Frauen, die trotz ausgeprägter Befunde nur geringe Beschwerden haben.
Schon direkt nach der Diagnosestellung sollte mit der Patientin eine therapeutische Strategie besprochen werden.
Prinzipiell besteht die Therapie der Endometriose aus 2 Säulen :
Medikamentöse Behandlung der Endometriose
Diese besteht je nach Beschwerdebild aus einer Schmerztherapie und/ oder einer hormonellen Therapie.
Schmerztherapie
Dabei handelt es sich um eine rein symptomatische Therapie, d.h. es wird „nur“ der durch die Erkrankung verursachte Schmerz behandelt, jedoch nicht die Erkrankung an sich beeinflusst.
Chronische Endometrioseschmerzen zeigen eine vielfältige und im Verlauf der Erkrankung wechselnde Symptomatik.
Hintergrundinformation:
Wie entstehen Schmerzen bei Endometriose?
- Periphere Mechanismen wie erhöhte Freisetzung von Entzündungs-und Schmerzmediatoren, Einwachsen von Nervenzellen und erhöhte Ausbildung von Schmerzrezeptoren in Endometrioseherden.
Desweiteren kann es auch durch die bei Endometriose häufig anzutreffenden Befunde von Narben und Verwachsungen der Organe im Bauch zu Schmerzen kommen. - Zentrale Mechanismen ( Schmerzgedächtnis)
Durch anhaltende periphere Schmerzreize ausgelöst.
Bei Patientinnen mit starken Schmerzen während der Menstruation kommt es zu funktionellen Veränderungen in der sog. Hypothalamus-Hypophysen-Nebennierenachse. - Psychologische Faktoren
Die eingeschränkte Lebensqualität dringt belastend in andere Lebensbereiche wie etwa Beruf und/ oder Partnerschaft ein.
Die Schmerztherapie bei Endometriose sollte nach dem WHO-Stufenschema durchgeführt werden.
- Paracetamol ist zumeist alleine nicht ausreichend, um die Lebensqualität deutlich zu verbessern.
- NSAR wie Ibuprofen,Diclofenac oder Naproxen sind schon stärker wirksam und führen recht häufig zu einer Linderung der Schmerzen.
Aufgrund von möglichen Nebenwirkungen im Bereich des Magen/Darmtraktes oder der Niere sollte die maximal zulässige Tagesdosis nicht überschritten werden.
Ibuprofen (1800mg), Diclofenac (150mg) und Naproxen (1000mg) - Metamizol ist ein recht wirksames Schmerzmittel, ist im Bereich des Magen/Darmtrakts und der Niere gut verträglich. Es kann auch in Kombination mit Paracetamol oder NSAR verabreicht werden.
- Opioide verschreibe ich in meiner Ordination aufgrund fehlender Erfahrung meinerseits nicht, diese sind allerdings auch nur sehr selten sinnvoll. In diesen Fällen überweise ich meine Patientinnen an einen Schmerztherapeuten.
Meistens handelt es sich bei durch Endometriose bedingte Schmerzen um sogenannte viszerale Schmerzen. In diesen Fällen macht die obengenannte Schmerztherapie Sinn.
In eher seltenen Fällen können Endometrioseherde auch in Nerven einwachsen.
Dies führt zu sogenannten neuropathischen Schmerzen. In diesen Fällen ist häufig die Gabe von sog. Co-Analgetika wie Antidepressiva und/oder Antikonvulsiva nötig.
Hier kommen vor allem die Gruppe der trizyklischen Antidepressiva,die zentral schmerzmodulierend wirken, und als Antikonvulsiva Pregabalin oder Gabapentin zur Anwendung.
Hormonelle Behandlung
Wann ist eine hormonelle Therapie erforderlich ?
- Wenn man sich bei endometriosetypischen Beschwerden eine Therapie wünscht und sich primär für eine hormonelle und nicht für eine operative Therapie entscheidet.
- Nach einer Operation zur Reduktion der Rezidivrate :
2 Jahre nach einer Operation wegen oberflächlicher Endometriose am Bauchfell und/oder Eierstock kommt es ohne hormonelle Therapie in ca.30 Prozent zum Wiederauftreten der Erkrankung, bei einer Hormoneinnahme mit monatlicher Pause in ca.15 Prozent und wenn man die hormonelle Therapie ohne Pause einnimmt nur in ca. 5 Prozent.
Eine Aufklärung der Patientin diesbezüglich ist essentiell. - Des Weiteren ist bei Endometriose auch in manchen Fällen vor einer künstlichen Befruchtung (IVF) eine hormonelle Therapie über zumindest 3 Monate sinnvoll um die Wahrscheinlichkeit einer Schwangerschaft zu steigern.
Vorteile der hormonellen Therapie:
- ist nicht invasiv , man erspart sich die Operation,ev.sogar Vermeidung von multiplen Operationen
- es sind verschiedene Optionen verfügbar, bei Nebenwirkungen unter einer Methode ist ein Präparatwechsel sinnvoll
- ist als Langzeittherapie möglich
Nachteile der hormonellen Therapie:
- mögliche Nebenwirkungen wie Zwischenblutungen, depressive Phasen, gelegentliche Kopfschmerzen oder mögliche Gewichtszunahme
- eine Operation ist in einigen Fällen unbedingt nötig (das ist sehr selten, Beispiele sind ein Harnleiterstau, der ohne Operation zum Funktionsverlust der Niere führen kann oder eine Darmendometriose, die so ausgeprägt ist, dass ein Stuhlgang während der Regel fast nicht mehr möglich ist)
- Nur ein einziges Präparat ist für die Therapie der Endometriose zugelassen.
Dienogest 2mg- das seit kurzem auch in Österreich zu einem fairen Preis erhältlich ist es ist dagegen offiziell nicht zur Verhütung zugelassen, obwohl damit eine sichere Verhütung gegeben ist).
Allerdings: Auch wenn für die anderen hormonellen Präparate keine Studien zur Wirksamkeit vorliegen, ist der positive Effekt auf die Erkrankung genauso gegeben. - Eine hormonelle Therapie ist bei aktuell bestehendem Kinderwunsch kontraproduktiv, da man bei fast allen hormonellen Therapien aufgrund der gleichzeitig verhütenden Wirkung nicht schwanger werden kann.
Es bestehen folgende Möglichkeiten der Hormontherapie:
- Kombinierte hormonelle Kontrazeptiva ( die „klassische“ Pille oder der Vaginalring )
- Reine Gelbkörperhormone (Gelbkörperhormonpille, Hormonspirale oder 3- Monats-spritze)
- GnRH- Analoga
Bei der Wirkung auf die Beschwerden gibt es keine großen Unterschiede zwischen den verschiedenen Präparaten. Hierbei gilt es mehr das Nebenwirkungsprofil zu beachten daher verwende ich persönlich eigentlich nie GnRH-Analoga. Diese haben das schlechteste Nebenwirkungsprofil aller Präparate wie Hitzewallungen oder Schlafstörungen, haben in den vorliegenden Studien jedoch keine bessere Wirkung auf die endometriosetypischen Symptome.
Bei Vorliegen von Adenomyose gibt es einige Studien, die eine gute Wirkung der Hormonspirale zeigen.
Bei der Entscheidung zwischen operativer oder hormoneller Therapie ist es wichtig zu wissen, dass das Symptom der Dyspareunie (Schmerzen beim Geschlechtsverkehr) durch eine hormonelle Therapie fast nie sehr positiv beeinflussbar ist. Wenn diese Symptomatik im Vordergrund steht ist zumeist eine operative Therapie die erfolgsversprechendere Therapieoption.
Bei allen anderen Beschwerden wie starker Blutung, schmerzhafter Blutung,Schmerzen beim Stuhlgang oder Wasserlassen während der Blutung, hat man mit etwas Glück gute Chancen auf eine Verbesserung der Lebensqualität unter einer hormonellen Therapie.
Chirurgische / Operative Behandlung der Endometriose
Die chirurgische Entfernung der Endometrioseherde und die Lösung von Verwachsungen, die im Rahmen der Endometrioseerkrankung häufig auftreten, ist die nachweislich wirksamste Therapie.
Indikationen/ Gründe zur Durchführung einer Operation:
- Lebensqualitätsverbesserung, also vor allem Linderung der Schmerzsymptomatik rund um die Regelblutung , Verbesserung der Lebensqualität bezüglich der Schmerzen beim Geschlechtsverkehr, Verbesserung der Schmerzintensität beim Stuhlgang oder Wasserlassen während der Blutung.
- Bei unzureichender Besserung der Beschwerden trotz medikamentöser Therapie
Das trifft häufig auf die Problematik beim Geschlechtsverkehr zu, da dieses Symptom einer medikamentösen Therapie meist nicht zugänglich ist. Die anderen Symptome der Endometriose bessern sich deutlich häufiger unter einer hormonellen Therapie. - Die Patientin lehnt eine hormonelle Therapie ab
Dies ist meist der Fall,wenn schon mehrere hormonelle Präparate nicht gut vertragen wurden. In diesem Fall macht eine genaue Anamnese Sinn, welche Nebenwirkungen bei welchem Präparat aufgetreten sind. Vielleicht gibt es noch vielversrechende Alternativen. Meiner Erfahrung nach ist es jedoch wichtig, die Patientin nicht zu überreden, sondern nach einer umfassenden Aufklärung die beste Option- doch chirurgisch oder noch ein alternatives Präparat- zu finden und dann auch hinter dieser Entscheidung zu stehen. Dann ist oft der Therapieerfolg ein Größerer. - Bei der Patientin bestehen Kontraindikationen gegen eine hormonelle Therapie
- Es besteht eine Endometriosezyste
Hier kann eventuell eine operative Therapie erforderlich sein, auch wenn keine ausgeprägten Beschwerden bestehen. Da die Zyste im Inneren des Eierstockes wächst, kommt es zu einer Verdrängung und Ausdünnung des normalen Eierstockgewebes nach außen. Das kann eventuell zu einer Schädigung des funktionellen Eierstockgewebes führen und eine Operation sinnvoll machen. Derzeit geht man davon aus, dass die „kritische Grenze“ für eine Endometriosezyste bei ungefähr 6 cm liegt und größere Zysten operiert werden sollen. Ich rate zu großer Zurückhaltung bei Rezidivendometriomen, da die sogenannte ovarielle Reserve (den verbleibenden Eizellen entsprechend) bei wiederholten Operationen am Eierstock doch leiden kann. - Darm,- oder Harnleiterobstruktionen
Das sind zum Glück sehr seltene Ereignisse, aber falls aufgrund einer Verengung des Darms die Stuhlpassage oder aufgrund einer Verengung des Harnleiters die Harnpassage nicht mehr ausreichend möglich ist, dann ist eine Operation unbedingt nötig. Eine medikamentöse Therapie ist dann nicht möglich. - Sterilität / Unfruchtbarkeit bei Endometriose
Vorweg ist es mir wichtig zu betonen, dass die meisten Frauen mit Endometriose gut schwanger werden. Das kann man nicht oft genug betonen, da hier viel Unsicherheit bei betroffenen Patientinnen besteht.
Die meisten Frauen werden innerhalb eines Jahres schwanger.In dieser Zeit sollte sowohl die hormonelle Situation der Frau mittels Blutabnahme, sowie die Spermienqualität und Spermienanzahl beim Mann mittels Spermiogramm überprüft werden. Spätestens nach Ende dieses einen Jahres sollte vor allem, wenn auch beschwerdemäßig ein Hinweis auf Endometriose besteht, eine chirurgische Therapie der Endometriose in Betracht gezogen werden.
Denn nach diesem einen Jahr sinkt die Wahrscheinlichkeit spontan schwanger zu werden, wenn keine zusätzlichen Maßnahmen ergriffen werden. Eine solche Maßnahme kann eben beim Verdacht auf Endometriose eine chirurgische Entfernung der Endometrioseherde sein.
Dabei sollte, wenn immer es möglich ist, die Endometriose vollständig entfernt werden. Das ist, außer im Falle einer Adenomyose, auch so gut wie immer erreichbar. Ebenso wichtig wie die Entfernung der Endometriose ist es, die oft vorliegenden Verwachsungen zu lösen und eine ausreichende Beweglichkeit der Eileiter zu gewährleisten. Im Rahmen der Endometrioseoperation kann auch gleich die Eileiterdurchgängigkeit geprüft werden. Meines Erachtens nach ist es wichtig, vor einer Operation aufgrund einer Sterilität/ Infertilität des Paares ein Spermiogramm beim Mann zu organisieren, um die
„ Ausgangslage“ beider Partner zu kennen. Im Falle eines auffälligen Spermiogramms kann es nämlich eventuell zielführender sein, bevorzugt eine IVF (künstlichen Befruchtung) durchzuführen. Eine Entscheidung zu treffen, ob eine Operation mit Entfernung der Endometrioseherde oder eine künstliche Befruchtung sinnvoller ist, kann bei sehr ausgedehnten Endometriosebefunden schwierig sein. In diesem Fall (wie aber eigentlich immer) ist eine genaue Aufklärung nötig. Ein eventueller – aber natürlich individuell zu besprechender – Handlungsalgorythmus wäre:- bei zusätzlichen Beschwerden während der Regel bevorzugt primär eine Operation durchzuführen, da auch die Lebensqualität nach der Operation in vielen Fällen besser sein wird.
- wenn der Kinderwunsch im Vordergrund steht und die Lebensqualität sonst gut ist, die Patientin vorrangig zur IVF zu überweisen.
Diese Thematik bedarf aber natürlich eines sehr ausführlichen Gesprächs und ist individuell von Fall zu Fall gemeinsam mit der Patientin zu entscheiden.
Prinzipiell sind so gut wie alle Operationen bei Endometriose mittels Knopflochchirurgie (laparoskopisch/ mittels Bauchspiegelung) operierbar. Dabei ist genauso wie bei der Diagnostik die Erfahrung des Operateurs im Bereich der Endometriose entscheidend. Dies ist besonders in diesem speziellen Gebiet nötig, da die Erkrankung nicht selten tief in Organsysteme einwächst, zum Beispiel in die Beckenwand, in die Haltestrukturen der Gebärmutter oder in die Scheide. Falls Endometriose zum Beispiel in den Darm oder in die Harnblase wächst, ist ein gutes Zusammenspiel mit anderen Fachbereichen, wie einem Chirurgen oder einem Urologen sehr wichtig. Eine jederzeitige Erreichbarkeit der Operateure nach vor allem großen interdisziplinären Endometrioseoperationen ist auch beim Auftreten von Komplikationen erforderlich. Dies ist in meinem Fall selbstverständlich.Im Rahmen des Endometriosezentrums im Wilhelminenspital kann ich ihnen dieses Service bieten und bin diesbezüglich sehr froh und dankbar für die tolle Zusammenarbeit mit unserer chirurgischen und urologischen Abteilung. Aber auch bei scheinbar einfachen Operationen am Bauchfell ist es sehr wichtig, dass eine hohe operative Expertise vorliegt um die Endometriose gänzlich zu entfernen, da sensible Strukturen wie der Harnleiter, die Harnblase oder der Darm bei diesen Operationen oft sehr nahe liegen. Im Bereich der Endometriosezystenoperation ist durch mehrere Studien gesichert, dass bei einem erfahrenen Operateur die Schädigung des normalen Eierstockgewebes deutlich geringer ausfällt als bei einem Operateur, der nicht regelmäßig Endometrioseoperationen durchführt.
Die Entfernung der Endometriose ist in vielen Fällen der Erhitzung/ Koagulation der Herde vorzuziehen. Nur bei sehr oberflächlichen Herden ist eine Koagulation gleich gut wirksam. Da die Eindringtiefe der Endometrioseherde ins Gewebe während der Bauchspiegelung oft erst im Zuge der Entfernung/ Resektion gesehen werden kann, ist sehr häufig der chirurgischen Entfernung der oberflächlichen Herde am Bauchfell der Vorzug zu geben. Bei tief infiltrierenden Herden ist eine Erhitzung/Koagulation der Endometrioseherde fast immer wirkungslos. Auch bei dem oft vorliegenden Beschwerdebild der Dyspareunie (Schmerzen beim Geschlechtsverkehr) sollte meiner Meinung nach der Entfernung der Herde der Vorzug gegeben werden. Ein weiterer Vorteil der Resektion ist die Tatsache, dass das entfernte Gewebe einer feingeweblichen Untersuchung durch den Pathologen zugeführt werden kann und die Patientin ihre Diagnose dann praktisch „schwarz auf weiß“ hat. Diese sogenannte histologische Bestätigung ist unter anderem beim Einreichen eines Zuschusses beim IVF- Fonds hilfreich und in vielen Fällen sogar notwendig.
Ich bevorzuge die Entfernung der Endometrioseherde mit der monopolaren Nadel- dies ist ein Instrument mit viel Energie an der Nadelspitze. Damit ist ein sehr präzises Entfernen der Herde möglich. Dies ist gerade bei Endometrioseoperationen sehr wichtig, da Organe wie der Harnleiter, die Blase oder der Darm auch bei oberflächlicher Endometriose oft sehr nahe liegen und keinesfalls verletzt werden dürfen. In einigen Fällen macht es auch Sinn, die Endometrioseherde am Peritoneum (Bauchfell) etwas großzügiger zu entfernen, da elektronenmikroskopische Untersuchungen gezeigt haben, dass die Ausdehnung der Endometrioseherde am Bauchfell manchmal etwas größer ist, als wir es mit freiem Auge erkennen können.
Bei einer minimal-invasiven Entfernung mittels Bauchspiegelung können folgende Bereiche erreicht/ behandelt werden: Peritoneum (Bauchfell) ,Endometriosezyste am Eierstock, Lig.sacrouterinum, Scheide, Darm, Harnblase. Nur Endometriose im Bereich der Bauchdecke wie Nabel,- oder Narbenendometriose wird direkt mit einem meist kleinen Schnitt über dem betroffenen Areal entfernt.
Nun möchte ich noch auf die operative Behandlung der Endometriose in verschiedenen Bereichen eingehen:
Operation bei einer Endometriosezyste am Ovar/Eierstock:
Hierbei ist ein Ausschälen der Zystenwand einer einfachen Punktion/Fenestrierung der Zyste deutlich vorzuziehen. Die Rückfallrate ist nämlich beim Ausschälen deutlich niedriger, da die Zystenwand dann gänzlich entfernt wird. Im Gegensatz dazu verbleibt die Zystenwand bei der Verschorfung teilweise oder ganz im Eierstock. Hierbei wird möglichst versucht die Wand der Endometriosezyste mit Hilfe der entstehenden Hitze zu zerstören. Da dies in manchen Fällen jedoch nicht vollständig gelingt, ist ein Wiederauftreten einer Endometriosezyste bei dieser Operationstechnik deutlich häufiger. Eine Eröffnung der Zyste mit anschließender Erhitzung/ Koagulation der Zystenwand ist nur in manchen Fällen von wiederholten Operationen am Eierstock sinnvoll, vor allem dann, wenn die Eizellreserve des Eierstocks bereits eigeschränkt ist.(Eine Beurteilung der Eizellreserve sollte mittels Anamnese, Ultraschall und mittels Hormonbestimmung im Blut- vor allem FSH und AMH- durchgeführt werden). Diese Operationstechnik – die Koagulation des sogenannten Zystenbalges sollte aber meiner Meinung nach eher die Ausnahme sein.Des Weiteren bevorzuge ich es - nach Ausschälung der Endometriosezyste - den Eierstock zu Vernähen, um Blutungen zu verhindern. Alternativ kann man den Eierstock/ die Blutungen mit Strom veröden. Aber auch hier kommt es durch den thermischen Effekt der Koagulation häufiger zu einem größeren Schaden am Eierstock. Ebenso ist die Wundfläche am Eierstock größer, wenn man ihn nicht vernäht und dadurch kann es häufiger zu Verwachsungen nach der Operation kommen. Durch postoperative Verwachsungen entstehen wiederum häufiger Schmerzen und auch die Chance, schwanger zu werden ist niedriger, wenn der Eierstock samt Eileiter nicht ausreichend beweglich ist.
Endometriosezysten platzen aufgrund ihrer dicken Zystenwand fast nie. Die Kriterien zur Durchführung einer Operation bei einer Endometriosezyste sind einerseits die Lebensqualität und andererseits die Größe der Zyste- hierbei scheint die Entfernung einer Zyste sinnvoll, wenn sie größer als 6 cm ist. Die Begründung hierfür habe ich oben im allgemeinen Teil zur Indikation für Endometrioseoperationen dargelegt. Interessanterweise konnte keine Verbesserung der Schwangerschaftsrate bei künstlicher Befruchtung/ IVF gezeigt werden, wenn vor der IVF die Endometriosezyste operativ entfernt wurde. Eine operative Entfernung der Endometriosezyste ist meiner Meinung nach aber sinnvoll, wenn die künstliche Befruchtung alleine keinen Erfolg gebracht hat.
Endometriosezysten sind meist an der Beckenwand angewachsen und somit schlecht beweglich. Eine seltene Komplikation- die sogenannte Torsion, ein Verdrehen der Zyste um die eigene Achse, was zu einer Minderdurchblutung des Eierstocks und in den schlimmsten Fällen zum Absterben des gesamten Eierstocks führen kann, ist bei dieser Form der Zyste fast nie eine Gefahr. Vielmehr gilt es während der Endometrioseoperation die oft vorhandenen Verwachsungen des Eierstocks und des Eileiters sorgfältig zu lösen, um die Chancen auf eine Schwangerschaft dadurch deutlich zu erhöhen.
Da vor allem junge Frauen von Endometriosezysten am Eierstock betroffen sind wäre eine vollständige Entfernung des Eierstockes natürlich der „ worstcase “. Das muss mittels einer sorgfältigen Beurteilung des Ultraschallbefundes mithilfe der sogenannten IOTA- Kriterien unbedingt verhindert werden. Wenn ihnen als junge Frau eine Eierstockentfernung angeraten wird, ist meines Erachtens die Einholung einer zweiten Meinung bei einem erfahrenen Spezialisten unbedingt anzuraten. Eine Änderung der Operationsstrategie während der Endometriosezystenoperation ist eigentlich nie nötig- Endometriosezysten können immer organerhaltend operiert werden. Haben sie also bitte keine Angst ihren Eierstock bei Endometrioseoperationen zu verlieren, wenn ihr Operateur Erfahrung in diesem Bereich hat.
Ebenso ist eine Entfernung einer Endometriosezyste mittels Bauchschnitt bei gesicherter Diagnose eigentlich nie notwendig. Einer Bauchspiegelung sollte dabei immer der Vorzug gegeben werden- diese ist schonender, die Erholung nach der Operation erfolgt deutlich schneller und natürlich ist die minimal-invasive Operationstechnik aufgrund der nur kleinen Narben im Unterbauch ästhetischer.
Aufgrund der obigen Ausführungen kann man erkennen, dass auch die scheinbar einfach wirkende Diagnose einer Endometriosezyste im operativen Bereich durchaus seine Tücken hat und die Beachtung einiger Regeln notwendig ist, um den Therapieerfolg sicher zu stellen.
Gerne stehe ich ihnen als erfahrener Diagnostiker und Operateur zur Verfügung, wenn sie die Diagnose „ Endometriosezyste“ erhalten haben.
Operation bei Endometriose am Peritoneum / Bauchfell
Wenn eine Endometriose am Peritoneum vorliegt, bevorzuge ich in den meisten Fällen die Entfernung derselben mit der monopolaren Nadel. Mit dieser ist es möglich, sehr präzise zu arbeiten und die Endometrioseherde komplett zu entfernen, auch wenn diese nahe an anderen Organen wie dem Darm, der Harnblase oder dem Harnleiter liegen. Eine vollständige Entfernung der Endometrioseherde am Bauchfell erzielt einerseits die besten Ergebnisse, um die typischen Symptome der Endometriose los zu werden. Andererseits ist sie auch nötig, um die Wahrscheinlichkeit schwanger zu werden bestmöglich zu erhöhen. Eine andere Möglichkeit, um peritoneale Endometrioseherde operativ zu therapieren, ist die Koagulation der Endometriose. Dabei werden die Endometrioseherde mittels Strom stark erhitzt und diese dadurch inaktiv. Diese Technik sollte jedoch nur bei sehr oberflächlichen Endometrioseherden eingesetzt werden da die Tiefenwirkung dieser Methode nicht ausgeprägt ist. Im Zweifel sollte immer der Entfernung der Vorzug gegeben werden. Wie schon im allgemeinen Teil erwähnt, macht eine Entfernung der Herde mit einem gewissen Sicherheitsabstand Sinn, da die Endometriose am Bauchfell manchmal ausgedehnter ist, als wir es mit freiem Auge erkennen können.
Operation bei Endometriose in der Gebärmutter, auch Adenomyosegenannt
Die Adenomyose macht uns bezüglich der operativen Therapie eigentlich die größten Sorgen. Die Gebärmuttermuskulatur ist die einzige Lokalisation der Endometriose wo eine komplette Entfernung bei Frauen mit Kinderwunsch leider oft nicht möglich ist. Hierbei ist die oft diffuse Verteilung der Endometriose innerhalb der Gebärmuttermuskulatur das Problem. Die Endometriose ist vielfach sehr tief innerhalb der Muskulatur verteilt und besitzt auch keine eigene Schicht, sodass man die Endometrioseherde eben nicht ausschälen kann wie einen Myomknoten. Eine Resektion der Adenomyose macht meiner Ansicht nach nur Sinn, wenn ein größerer Endometrioseknoten innerhalb der Gebärmutter vorliegt, der dann auch komplett entfernt werden kann. Dieser Fall ist allerdings die Ausnahme. Das ist der Grund, warum die Adenomyose das Sorgenkind der operativen Therapie bei Endometriose ist. Studien zeigen auch, dass eine Adenomyoseresektion in vielen Fällen auch mit einer erhöhten Rate an Komplikationen in einer nachfolgenden Schwangerschaft verbunden ist. Bei abgeschlossenem Kinderwunsch ist eine Gebärmutterentfernung bei therapieresistenten Beschwerden das Mittel der Wahl. Dabei kann sowohl die gesamte Gebärmutter mittels Bauchspiegelung entfernt werden ( total laparoskopische Hysterektomie ), oder nur der Gebärmutterkörper mittels minimal-invasiver Operationsmethode entfernt werden ( supracervikale Hysterektomie ). Hierbei wird der Gebärmutterhals belassen, da dieser nur sehr selten von Endometriose betroffen ist. Wenn das Symptom der starken Blutung ( Hypermenorrhoe ) bei Adenomyose im Vordergrund steht, kann ein Therapieversuch mittels Erhitzung der Gebärmutterschleimhaut über einen Ballonkatheter, der in die Gebärmutterhöhle eingeführt wird, die sogenannte Hydrothermoablation, in Betracht gezogen werden. Diese Methode ist allerdings aufgrund der recht geringen Tiefenwirkung nicht immer erfolgreich und auch hier muss der Kinderwunsch bereits abgeschlossen sein, um diese Methode anwenden zu können.
Alternativ kann eventuell eine Hormonspirale helfen, da eine gute Wirksamkeit der vorrangig lokalen Hormonabgabe der Spirale bei Adenomyose gezeigt werden konnte.
Operation bei Endometriose im Darm :
Wenn dieser Befund vorliegt, ist eine Vorstellung beim Spezialisten unbedingt erforderlich, da in diesem Fall meist starke Verwachsungen im gesamten Unterbauch vorliegen und eine interdisziplinäre Operation gemeinsam mit einem Chirurgen nötig ist. Dieser Chirurg sollte auch mit dem Thema der Endometriose vertraut sein, da sich die Operationstechnik bei Endometriose von Darmkrebsoperationen unterscheidet. Dadurch kann die Komplikationsrate bei Darmendometrioseoperationen deutlich gesenkt werden. Wichtig ist hierbei, naheliegende Nervenstrukturen möglichst zu schonen ( nerve-sparing Operation), um eine gute Lebensqualität nach der Operation zu ermöglichen.
Eine laparoskopische, minimal invasive Operation ist so gut wie immer möglich und sollte immer angestrebt werden.
Abhängig von der Größe des Darmherdes, der Infiltrationstiefe sowie der Höhe des Knotens ( Entfernung des Herdes vom Anus) gibt es drei verschiedene Operationsmethoden, um einen Endometrioseknoten im Darm zu entfernen:
- Darmsegmentresektion
Hierbei wird das gesamte Darmstück, das von Endometriose betroffen ist, entfernt und der Chirurg vereinigt (anastomisiert) mit einem speziellen Gerät anschließend die beiden gesunden Darmanteile. Diese Methode wird vorrangig bei langstreckigen und tiefreichenden Darmendometrioseknoten angewandt. - Seitenwandresektion/ Wedgeresection
Bei dieser Operationsmethode wird der Darm nicht vollständig durchtrennt und anschließend wieder vernäht, sondern es wird nur der Darmendometrioseknoten gefasst und eben nur dieser mit einem sogenannten Stapler vom Darm abgetrennt. Diese Technik kann nur angewendet werden wenn der Endometrioseherd klein ist und auch nicht tief in die Wand einwächst, andernfalls wird der Stuhlgang nach der Operation erschwert. Das kann aber bereits während der Operation festgestellt werden und in vielen Fällen auch schon beim Ultraschall vor der Operation erkannt werden. Diese Methode ist schonender und mit einem geringeren Komplikationsrisiko verbunden, kann aber leider nicht immer angewendet werden. - Shaving des Darmes
Dabei wird die Endometriose vom Darm abgetragen ohne die Darmwand zu beeinträchtigen. Diese Methode ist nur recht selten bei sehr oberflächlichen Endometrioseherden möglich. Ein weiterer Nachteil ist, dass man sehr kleine Verletzungen, die am Darm bei dieser Methode passieren können, nicht sicher während der Operation erkennen kann und diese daher nach der Operation zu Problemen führen können.
Je nach Operationsmethode und Größe des sonstigen Eingriffs beträgt die Aufenthaltsdauer im Spital meist zwischen 4-7 Tage.
Eine genaue Aufklärung der Patientin ist bei dieser Art der Operation besonders wichtig . „Die richtige Patientin richtig operieren“ lautet hier mein Leitsatz.
Operation bei Endometriose der Blase
Hierbei muss unterschieden werden zwischen Endometriose, die oberflächlich am Peritoneum (Bauchfell) der Blase wächst und tief infiltrierender Endometriose, wobei der Endometrioseknoten durch die gesamte Harnblasenwand wächst. Bei der tief infiltrierenden Blasenendometriose ist eine präoperative Blasenspiegelung (Cystoskopie) nötig, vorrangig um den Abstand der Endometriose vom Abgang der Harnleiter zu sehen. Dies ist für die Operationsmethode entscheidend. In den meisten Fällen wird der betroffene Teil der Harnblase mittels Bauchspiegelung entfernt und die Blase anschließend wieder vernäht .Postoperativ ist es notwendig für 1 Woche einen Blasenkatheter zu haben, da sich die Harnblase in dieser Zeit nicht zu stark dehnen darf. Im Anschluss an eine Dichtigkeitsprobe der Blase mittels Röntgen 1 Woche nach der Operation wird der Katheter entfernt und die Patientin kann das Spital verlassen.
Betreuung nach Endometrioseoperationen
Zirka 7-9 Tage postoperativ sollte die Nahtentfernung bei einer Bauchspiegelung stattfinden.
Ganz wesentlich für die postoperative Beratung der Patientin im Hinblick auf die Erkrankung ist die Unterscheidung zwischen einer oberflächlichen und einer tief-infiltrierenden Endometriose.
Bei der oberflächlichen Endometriose handelt es sich vorrangig um Endometriose am Peritoneum (Bauchfell) und am Eierstock. Diese ist operativ meist einfacher zu entfernen, nachteilig ist allerdings, dass die Endometrioseherde häufiger wieder kommen, also rezidivieren. Darüber muss die Patientin aufgeklärt werden – das Rezidivrisiko liegt nach 2 Jahren ohne hormonelle Behandlung bei ca.30-35 Prozent. Dieses Risiko kann bei einer postoperativen Hormongabe mit monatlichen Pausen auf ca.15 Prozent reduziert werden. Wenn eine hormonelle Therapie ohne Pause, im sogenannten Langzyklus, genommen wird reduziert sich die Wahrscheinlichkeit einer erneuten Endometriose am Bauchfell oder am Eierstock auf ca.5 Prozent nach 2 Jahren.
Bei der tief-infiltrierenden Endometriose , die mehr als 5 mm in Gewebe einwächst, ist zwar in manchen Fällen die Operation etwas schwieriger, dafür besteht nur ein sehr geringes, im Falle einer Darm,- oder Blasenendometriose, so gut wie gar kein Rezidivrisiko. Bei tief-infiltrierender Endometriose kann es sich um Endometrioseknoten im Darm, in der Blase, in der Scheide oder in der Beckenwand handeln.
Dies ist meiner Meinung nach eine wichtige Information, die man spätestens bei der Nachkontrolle 4-6 Wochen nach der Operation mit der Patientin besprechen sollte.
Gerne stehe ich ihnen als ihr Endometriosespezialist zur Verfügung!
Durch meine Tätigkeit in der Klinik Ottakring (vormals Wilhelminenspital) kann ich meine Patientinnen im Falle einer Operation dort persönlich betreuen. Auch eine Operation im Privatspital Rudolfinerhaus ist möglich, wenn sie es wünschen.
Eine korrekte Diagnose und eine optimale Therapie sind nur einen Anruf entfernt- ich freue mich auf sie!

